Voraussetzung für ein gesundes, langes Leben
Auftrag: Vascular risk foundation www.varifo.ch, Stiftung für Fairness im Gesundheitswesen www.fairfond.ch
Version: 11.06.2021
Autoren: Michel Romanens; MD, Vascular Risk Foundation, Olten Switzerland; Ansgar Adams; MD, B.A.D Gesundheitsvorsorge und Sicherheitstechnik GmbH, Koblenz, Germany; Edward Schober; PhD, Private Practice, Lützelflüh, Switzerland; Warmuth Walter; PhD, Gesundheitsforen Leipzig, Germany
Adresse für Korrespondenz: Dr. med. Michel Romanens, Spitalstr. 9, 4600 Olten, michel.romanens@gmail.com
Zusammenfassung: Mit zunehmendem Alter steigen das Risiko und die Inzidenz der Morbidität zusammen mit den anfallenden Behandlungskosten. Lässt sich das Auftreten von Krankheiten komprimieren, also bis ins hohe Alter hinauszögern, könnten die Behandlungskosten gesenkt werden. Wird die Zeitspanne bis zum Erreichen eines Morbiditätsrisikos – beispielsweise 10 % – auf 10 Jahre festgelegt und kann das Risiko durch geeignete Massnahmen auf 5 % reduziert werden, beträgt die Zahl der erwarteten gesunden Jahre 20 Jahre.
Ein exponentieller Anstieg der gesunden Lebensjahre ist zu erwarten, wenn das Morbiditätsrisiko von gering auf sehr gering reduziert wird. Dies erscheint paradox, da man nur einen linearen Anstieg der gesunden Lebensjahre erwarten würde.
Weitere Forschung ist erforderlich, um etablierte Risikogleichungen zu bewerten und neue Risikomodelle zu entwickeln, die das Risiko einer Gesamtmorbidität genau messen, um die erwarteten gesunden Lebensjahre zu maximieren.
Literatur zum herunterladen:
Hintergrund
Therapeutische Fortschritte in der modernen Medizin verhindern die Sterblichkeit durch vormals tödliche Krankheiten, mit der Folge, dass die Zahl nicht übertragbarer chronischer Krankheiten bei älteren Menschen steigt (1). Als Konsequenz wird ein größerer Anteil des Bruttoinlandsprodukts benötigt, um die steigenden Kosten von teilweise teureren Behandlungen zu decken, die einem größeren Teil der Bevölkerung zur Verfügung gestellt werden (2). Höhere Kosten führen zu dem Vorschlag, therapeutische Interventionen zu rationieren, da diese beispielsweise aufgrund von „toxischen Preisen“ in der Pharmaindustrie finanziell nicht tragbar erscheinen (3). Dadurch befinden sich die Industrienationen heute in der bemerkenswerten Lage, bis zu einem gewissen Grad Opfer ihres medizinischen Erfolgs zu sein.
Pessimismus durch Krankheitsexpansion
Trotz der positiven Auswirkungen des medizinischen Fortschritts bot Ernest M. Grünberg in einem vierteljährlich erscheinenden Bericht von Milbank im Jahr 19701 eine negativere Perspektive. Grünberg argumentierte, dass die Fähigkeit der modernen Medizin, den Tod zu verhindern, aufgrund einer Ausweitung der Krankheit negative Auswirkungen haben könnte, die er als „Erfolgsausfälle“ bezeichnete: Immer mehr „Überlebende“ könnten von immer mehr Krankheiten betroffen sein (Ausweitung der Morbidität). Als weitere negative Aspekte der modernen Medizin werden iatrogene und pathogene Effekte (4) sowie die Ausweitung der medizinischen Indikationen in kurative und palliative Therapien und deren finanzielle Folgen (5) postuliert.
Die Medizin hat das Potenzial, bei der Prävention von Morbidität und Mortalität hochwirksam zu sein, aber es bleiben Herausforderungen bei der Realisierung dieses Potenzials. Eine häufig ablehnende Haltung gegenüber „medizinischen Eingriffen“ führt zu einer gezielten Übertreibung von Nebenwirkungen und einer Verharmlosung der positiven Wirkungen (6). Folgen sind nicht nur eine Impfresistenz (7), sondern auch eine eventuelle Substitution der Palliativmedizin durch Sterbehilfe mit Pentobarbital (gefördert durch die Organisation EXIT in der Schweiz). Solche Bewegungen sind mit dem utilitaristischen Standpunkt der Minimierung der „Verschwendung“ begrenzter Ressourcen vereinbar (8). Gleichzeitig kommt eine ökonomische Betrachtungsweise der Gesellschaft zum Tragen, wenn ein ökonomischer Wert der Produktivität eines Menschen in eine Entscheidung zum Verzicht auf teure Therapien auf Basis von qualitätsbereinigten Lebensjahren (QALY) umgesetzt wird (9). „Warum ich hoffe, mit 75 zu sterben“, herausgegeben vom Bioethiker Ezechiel Emanuel, unterstreicht die Priorisierung wirtschaftlicher Werte in Bezug auf die Inanspruchnahme medizinischer Leistungen, die als zu kostspielig empfunden werden (10).
Optimismus durch Krankheitskompression
Ganz anders sieht die positive Einschätzung der Situation aus, da Krankheiten bis zum natürlichen Tod verhindert werden können. Diese Hypothese wurde 1980 von James Fries (11) erwogen und wurde kürzlich durch eine Kohortenstudie über 40 Jahre substanziell bestätigt: Personen mit einem günstigen Risikoprofil für Herz-Kreislauf-Erkrankungen hatten eine absolute Kompression der
Gesamtmorbidität und assoziierter Kosten am Ende der Beobachtung nach 40 Jahren (12).
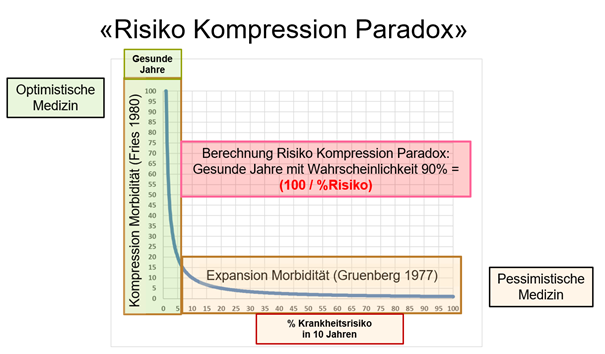
Es besteht ein einfacher mathematischer Zusammenhang zwischen dem Morbiditätsrisiko und einer hohen Erwartung für gesunde Lebensjahre (zum Beispiel auf dem 90%-Niveau). Wir berechnen ein „Risikokompressionsparadoxon“ wie folgt:
Jahre bei voller Gesundheit mit einer Wahrscheinlichkeit von 90 % = (100 % / % Risiko in 10 Jahren)
Wie in der Abbildung unten zu sehen ist, steigt eine hohe Wahrscheinlichkeit (90%), gesunde Jahre zu erleben, exponentiell an, wenn das Morbiditätsrisiko in 10 Jahren unter 15% liegt. Die Ausweitung der gesunden Jahre durch die Komprimierung der Morbidität ist unerwartet hoch, wenn wir das Risiko noch weiter senken (z. B. von 7 % auf 2 % bei einem hypothetischen Gewinn von 36 Jahren). Personen mit einem höheren Morbiditätsrisiko profitieren jedoch nicht von einem ähnlichen Gewinn, wenn ihr Risiko gleichermaßen (um 5%) reduziert wird.
Schlussfolgerungen
Aufklärung, Förderung der Compliance, Reduktion von Schadstoffen und finanzielle Unterstützung (Grundeinkommen) können die Wirksamkeit der Präventivmedizin erhöhen, was zu einer Verschiebung von der Krankheitsexpansion hin zur Krankheitskompression führt.
Die Verbesserung der Prävention ist eine unvermeidliche Voraussetzung bei der Lösung des Problems der Krankheitsausweitung. Die Optimierung der evidenzbasierten Prävention muss im Fokus des Public Health stehen, auch bei der Schaffung eines Klimas des Vertrauens in den Nutzen der Präventivmedizin, während wissenschaftlich nicht haltbare Argumente gegen Prävention durch Aufklärung der Öffentlichkeit abgeschwächt werden.
Bei der Beratung von Gesunden und Patienten in der Primärversorgung ist weitere Forschung erforderlich, um adäquate Risikomodelle zu entwickeln, die das Risiko für die Gesamtmorbidität genau messen. Ob die Gesamtmorbidität mit der Framingham-Risikogleichung für kardiovaskuläre Erkrankungen und einem einfachen Multiplikationsfaktor berechnet werden kann oder ob zusätzliche modifizierbare Risikomarker in solche Risikomodelle einbezogen werden müssen, sollte untersucht werden.
Weitere Literaturhinweise
1. Gruenberg EM. The Failures of Success. Milbank Mem Fund Q. 1977;55(1):3–24.
2. Baumol W, de Ferranti D, Pablo-Mendez A, Tabish H, Wu LG. The Cost disease. Why Computers get cheaper and Health Care Doesn’t. 2013.
3. Eichler H-G, Hurts H, Broich K, Rasi G. Drug Regulation and Pricing — Can Regulators Influence Affordability? N Engl J Med. 2016;374:1807–9.
4. Soran O, Feldman AM, Cohen HA. Oculostenotic Reflex and Iatrogenosis Fulminans. Circulation. 2000 May 23;101:e198–9.
5. Gaspoz J-M. Smarter medicine: do physicians need political pressure to eliminate useless interventions? Swiss Med Wkly [Internet]. 2015 [cited 2016 May 11];145:w14125. Available from: http://www.ncbi.nlm.nih.gov/pubmed/25811142
6. Schiele F, Kristensen SD. The anti-statin lobby strikes again: time to set the record straight. Eur Heart J [Internet]. 2017;37:1–2. Available from: http://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehx744/4781638
7. Yaqub O, Castle-Clarke S, Sevdalis N, Chataway J. Attitudes to vaccination: A critical review. Soc Sci Med [Internet]. 2014;112:1–11. Available from: http://dx.doi.org/10.1016/j.socscimed.2014.04.018
8. Scheunemann LP, White DB. The ethics and reality of rationing in medicine. Chest. 2011;140(6):1625–32.
9. Beresniak A, Medina-Lara A, Auray JP, De Wever A, Praet J-C, Tarricone R, et al. Validation of the Underlying Assumptions of the Quality-Adjusted Life-Years Outcome: Results from the ECHOUTCOME European Project. Pharmacoeconomics. 2015;33(1):61–9.
10. Emanuel E. Why I hope to die at 75 [Internet]. The Atlantic. 2014. Available from: http://www.theatlantic.com/magazine/archive/2014/10/why-i-hope-to-die-at-75/379329/
11. Fries JF. Aging, natural death, and the compression of morbidity. N Engl J Med. 1980;303(3):245–50.
12. Allen NB, Zhao L, Liu L, Daviglus M, Liu K, Fries J, et al. Favorable Cardiovascular Health, Compression of Morbidity, and Healthcare CostsClinical Perspective. Circulation. 2017;135(18):1693–701.
